Fecundación in vitro (FIV)
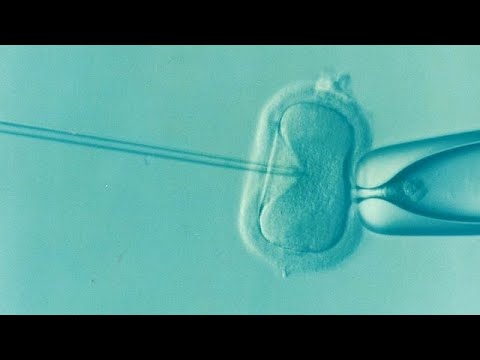
A fecundación in vitro (FIV) é a unión do óvulo dunha muller e do esperma dun home nun prato de laboratorio. In vitro significa fóra do corpo. A fecundación significa que o esperma se uniu ao ovo e entrou nel.
Normalmente, un óvulo e un espermatozoide fecundanse dentro do corpo dunha muller. Se o óvulo fecundado únese ao revestimento do útero e segue crecendo, un bebé nace uns 9 meses despois. Este proceso chámase concepción natural ou sen axuda.
A FIV é unha forma de tecnoloxía de reprodución asistida (ART). Isto significa que se utilizan técnicas médicas especiais para axudar a unha muller a quedar embarazada. A maioría das veces téntase cando fallaron outras técnicas de fertilidade menos custosas.
Hai cinco pasos básicos para a FIV:
Paso 1: estimulación, tamén chamada superovulación
- Os medicamentos, chamados medicamentos para a fertilidade, entréganse á muller para aumentar a produción de ovos.
- Normalmente, unha muller produce un ovo ao mes. Os medicamentos para a fertilidade indican aos ovarios que produzan varios ovos.
- Durante este paso, a muller fará ecografías transvaxinais regulares para examinar os ovarios e facer análises de sangue para comprobar os niveis hormonais.
Paso 2: recuperación de ovos
- Realízase unha pequena cirurxía, chamada aspiración folicular, para eliminar os ovos do corpo da muller.
- A cirurxía faise no consultorio médico a maior parte do tempo. A muller recibirá medicamentos para que non sinta dor durante o procedemento. Mediante as imaxes de ultrasóns como guía, o profesional sanitario introduce unha delgada agulla pola vaxina no ovario e nos sacos (folículos) que conteñen os ovos. A agulla está conectada a un dispositivo de succión, que tira os ovos e o fluído de cada folículo, un por un.
- O procedemento repítese para o outro ovario. Pode haber algúns cólicos despois do procedemento, pero desaparecerá nun día.
- En casos raros, pode ser necesaria unha laparoscopia pélvica para eliminar os ovos. Se unha muller non produce ou non pode producir ningún ovo, pódense empregar ovos doados.
Paso 3: inseminación e fertilización
- O esperma do home colócase xunto cos óvulos da mellor calidade. A mestura de esperma e óvulo chámase inseminación.
- Os ovos e os espermatozoides almacénanse nunha cámara controlada polo medio ambiente. O espermatozoide adoita entrar (fecundar) nun óvulo poucas horas despois da inseminación.
- Se o médico pensa que a posibilidade de fecundación é baixa, o esperma pode inxectarse directamente no óvulo. Isto chámase inxección intracitoplasmática de esperma (ICSI).
- Moitos programas de fertilidade normalmente fan ICSI nalgúns dos ovos, aínda que as cousas parezan normais.
Paso 4: cultura de embrións
- Cando o óvulo fecundado se divide, convértese nun embrión. O persoal do laboratorio revisará regularmente o embrión para asegurarse de que medra correctamente. Nuns 5 días, un embrión normal ten varias células que se están dividindo activamente.
- As parellas que teñen un risco elevado de pasar un trastorno xenético (hereditario) a un neno poden considerar o diagnóstico xenético pre-implantación (PGD). O procedemento faise máis a miúdo de 3 a 5 días despois da fecundación. Os científicos do laboratorio eliminan unha ou varias células de cada embrión e examinan o material para detectar trastornos xenéticos específicos.
- Segundo a American Society for Reproductive Medicine, a DPG pode axudar aos pais a decidir que embrións implantar. Isto diminúe a posibilidade de pasar un trastorno a un neno. A técnica é controvertida e non se ofrece en todos os centros.
Paso 5: transferencia de embrións
- Os embrións colócanse no útero da muller entre 3 e 5 días despois da recuperación e da fecundación do óvulo.
- O procedemento faise no consultorio médico mentres a muller está esperta. O doutor insire un delgado tubo (catéter) que contén os embrións na vaxina da muller, polo cérvix e ata o útero. Se un embrión pega (implantes) no revestimento do útero e medra, prodúcese o embarazo.
- Pódese colocar máis dun embrión no útero ao mesmo tempo, o que pode provocar xemelgos, trillizos ou máis. O número exacto de embrións transferidos é un problema complexo que depende de moitos factores, especialmente a idade da muller.
- Os embrións non utilizados poden conxelarse e implantarse ou doarse nunha data posterior.
FIV faise para axudar a unha muller a quedar embarazada. Úsase para tratar moitas causas de infertilidade, incluíndo:
- Idade avanzada da muller (idade materna avanzada)
- Trompas de Falopio danadas ou bloqueadas (poden ser causadas por enfermidades inflamatorias pélvicas ou cirurxía reprodutiva previa)
- Endometriose
- Infertilidade por factores masculinos, incluída a diminución do número de espermatozoides e bloqueo
- Infertilidade inexplicable
A FIV implica grandes cantidades de enerxía física, emocional, tempo e diñeiro. Moitas parellas que tratan de infertilidade sofren estrés e depresión.
Unha muller que tome medicamentos para a fertilidade pode ter inchazo, dor abdominal, cambios de humor, dores de cabeza e outros efectos secundarios. As inxeccións repetidas de FIV poden causar hematomas.
En casos raros, os fármacos para a fertilidade poden causar síndrome de hiperestimulación ovárica (OHSS). Esta condición provoca unha acumulación de líquido no abdome e no peito. Os síntomas inclúen dor abdominal, inchazo, aumento rápido de peso (10 quilos ou 4,5 quilogramos dentro de 3 a 5 días), diminución da micción a pesar de beber moitos líquidos, náuseas, vómitos e falta de aire. Os casos leves pódense tratar con repouso na cama. Os casos máis graves requiren a drenaxe do fluído cunha agulla e, posiblemente, hospitalización.
Os estudos médicos demostraron ata agora que as drogas para a fertilidade non están relacionadas co cancro de ovario.
Os riscos de recuperación de ovos inclúen reaccións á anestesia, hemorraxia, infección e danos ás estruturas que rodean os ovarios, como o intestino e a vexiga.
Existe o risco de embarazos múltiples cando se coloca máis dun embrión no útero. Levar máis dun bebé á vez aumenta o risco de parto prematuro e baixo peso ao nacer. (Non obstante, incluso un só bebé nacido despois da FIV ten un maior risco de prematuridade e baixo peso ao nacer).
Non está claro se a FIV aumenta o risco de defectos de nacemento.
A FIV é moi custosa. Algúns estados, pero non todos, teñen leis que din que as compañías de seguros de saúde deben ofrecer algún tipo de cobertura. Pero moitos plans de seguro non cobren o tratamento da infertilidade. As taxas por un único ciclo de FIV inclúen os custos de medicamentos, cirurxía, anestesia, ultrasóns, análises de sangue, procesamento de óvulos e espermatozoides, almacenamento de embrións e transferencia de embrións. O total exacto dun único ciclo de FIV varía, pero pode custar máis de $ 12.000 a $ 17.000.
Despois da transferencia de embrións, pódeselle dicir á muller que descanse o resto do día.Non é necesario un descanso completo na cama, a non ser que exista un maior risco de sufrir OHSS. A maioría das mulleres volven ás actividades normais ao día seguinte.
As mulleres sometidas a FIV deben tomar tiros ou pílulas diarias da hormona proxesterona durante 8 a 10 semanas despois da transferencia do embrión. A proxesterona é unha hormona producida naturalmente polos ovarios que prepara o revestimento do útero (útero) para que un embrión poida unirse. A proxesterona tamén axuda a que un embrión implantado medre e se estableza no útero. Unha muller pode continuar tomando progesterona durante 8 a 12 semanas despois de quedar embarazada. Demasiada progesterona durante as primeiras semanas do embarazo pode provocar un aborto espontáneo.
Aproximadamente entre 12 e 14 días despois do traslado do embrión, a muller volverá á clínica para que se poida facer unha proba de embarazo.
Chame ao seu provedor de inmediato se tivo FIV e ten:
- Febre superior a 38 ° C
- Dor pélvica
- Sangrado intenso pola vaxina
- Sangue na orina
As estatísticas varían dunha clínica a outra e débense examinar detidamente. Non obstante, as poboacións de pacientes son diferentes en cada clínica, polo que as taxas de embarazo informadas non se poden usar como indicación precisa de que unha clínica é preferible a outra.
- As taxas de embarazo reflicten o número de mulleres que quedaron embarazadas despois da FIV. Pero non todos os embarazos dan lugar a un nacemento vivo.
- As taxas de natalidade en directo reflicten o número de mulleres que dan a luz un fillo vivo.
A perspectiva das taxas de natalidade en vivo depende de certos factores como a idade da nai, o nacemento vivo anterior e a transferencia de embrión único durante a FIV.
Segundo a Society of Assisted Reproductive Technologies (SART), a posibilidade aproximada de dar a luz un bebé vivo despois da FIV é a seguinte:
- O 47,8% para as mulleres menores de 35 anos
- 38,4% para mulleres de 35 a 37 anos
- 26% para mulleres de 38 a 40 anos
- O 13,5% para as mulleres de 41 a 42 anos
FIV; Tecnoloxía de reprodución asistida; ARTE; Procedemento de probeta para bebés; Infertilidade - in vitro
Catherino WH. Endocrinoloxía reprodutiva e infertilidade. En: Goldman L, Schafer AI, eds. Medicina Goldman-Cecil. 26a ed. Filadelfia, PA: Elsevier; 2020: cap 223.
Choi J, Lobo RA. Fecundación in vitro. En: Lobo RA, Gershenson DM, Lentz GM, Valea FA, eds. Xinecoloxía integral. 7a ed. Filadelfia, PA: Elsevier; 2017: cap 43.
Comité de prácticas da American Society for Reproductive Medicine; Comité de prácticas da Society for Assisted Reproductive Technology. Orientación sobre os límites do número de embrións a transferir: unha opinión do comité. Estéril fértil. 2017; 107 (4): 901-903. PMID: 28292618 pubmed.ncbi.nlm.nih.gov/28292618/.
Tsen LC. Fecundación in vitro e outra tecnoloxía reprodutiva asistida. En: Chestnut DH, Wong CA, Tsen LC, et al., Eds. Anestesia de obstetricia de castaña. 6a ed. Filadelfia, PA: Elsevier; 2020: cap 15.

