Fiestra aortopulmonar

A ventá aortopulmonar é un defecto cardíaco raro no que hai un burato que conecta a arteria principal que leva o sangue do corazón ao corpo (a aorta) e a que leva o sangue do corazón aos pulmóns (arteria pulmonar). A enfermidade é conxénita, o que significa que está presente ao nacer.
Normalmente, o sangue flúe a través da arteria pulmonar cara aos pulmóns, onde colle osíxeno. A continuación, o sangue viaxa de volta ao corazón e é bombeado á aorta e ao resto do corpo.
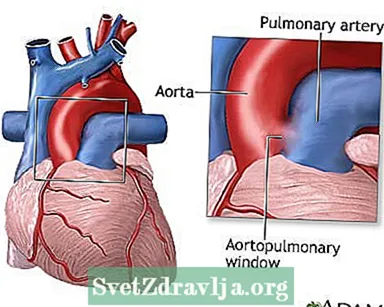
Os bebés cunha ventá aortopulmonar teñen un burato entre a aorta e a arteria pulmonar. Debido a este burato, o sangue da aorta flúe cara á arteria pulmonar e, como resultado, flúe demasiado sangue cara aos pulmóns. Isto provoca hipertensión nos pulmóns (unha enfermidade chamada hipertensión pulmonar) e insuficiencia cardíaca congestiva. Canto maior é o defecto, máis sangue pode entrar na arteria pulmonar.
A enfermidade prodúcese cando a aorta e a arteria pulmonar non se dividen normalmente a medida que o bebé se desenvolve no útero.
A ventá aortopulmonar é moi rara. Representa menos do 1% de todos os defectos cardíacos conxénitos.
Esta enfermidade pode ocorrer por si mesma ou con outros defectos cardíacos como:
- Tetraloxía de Fallot
- Atresia pulmonar
- Tronco arterioso
- Defecto do septal auricular
- Conduto arterioso patente
- Arco aórtico interrompido
O cincuenta por cento das persoas normalmente non ten outros defectos cardíacos.
Se o defecto é pequeno, pode que non cause síntomas. Non obstante, a maioría dos defectos son grandes.
Os síntomas poden incluír:
- Crecemento atrasado
- Insuficiencia cardíaca
- Irritabilidade
- Mala alimentación e falta de aumento de peso
- Respiración rápida
- Ritmo cardíaco rápido
- Infeccións respiratorias
O profesional sanitario normalmente escoitará un son anormal do corazón (murmurio) cando escoita o corazón do neno cun estetoscopio.
O provedor pode solicitar probas como:
- Cateterismo cardíaco: un delgado tubo inserido nos vasos sanguíneos e / ou arterias ao redor do corazón para ver o corazón e os vasos sanguíneos e medir directamente a presión no corazón e nos pulmóns.
- Radiografía de tórax.
- Ecocardiograma.
- Resonancia magnética do corazón.
A enfermidade normalmente require cirurxía de corazón aberto para reparar o defecto. A cirurxía debe facerse o antes posible despois do diagnóstico. Na maioría dos casos, é cando o neno aínda é un recentemente nado.
Durante o procedemento, unha máquina corazón-pulmón toma o relevo para o corazón do neno. O cirurxián abre a aorta e pecha o defecto cun parche feito a partir dun anaco do saco que encerra o corazón (o pericardio) ou un material creado polo home.
A cirurxía para corrixir a ventá aortopulmonar ten éxito na maioría dos casos. Se o defecto é tratado rapidamente, o neno non debería ter efectos duradeiros.
A demora do tratamento pode provocar complicacións como:
- Insuficiencia cardíaca congestiva
- Hipertensión pulmonar ou síndrome de Eisenmenger
- Morte
Chame ao seu provedor se o seu fillo ten síntomas de ventá aortopulmonar. Canto antes se diagnostique e trate esta enfermidade, mellor será o prognóstico do neno.
Non hai ningún xeito coñecido de previr a xanela aortopulmonar.
Defecto septal aortopulmonar; Fenestración aortopulmonar; Defecto cardíaco conxénito: ventá aortopulmonar; Corazón con defecto de nacemento: ventá aortopulmonar
 Fiestra aortopulmonar
Fiestra aortopulmonar
CD Fraser, Kane LC. Enfermidade cardíaca conxénita. En: Townsend CM, Beauchamp RD, Evers BM, Mattox KL, eds. Libro de texto de cirurxía de Sabiston. 20a ed. Filadelfia, PA: Elsevier; 2017: cap 58.
Qureshi AM, Gowda ST, Justino H, Spicer DE, Anderson RH. Outras malformacións dos tractos de saída ventricular. En: Wernovsky G, Anderson RH, Kumar K, et al, eds. Cardioloxía pediátrica de Anderson. 4a ed. Filadelfia, PA: Elsevier; 2020: cap 51.
Webb GD, Smallhorn JF, Therrien J, Redington AN. Enfermidade cardíaca conxénita en paciente adulto e pediátrico. En: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Enfermidade cardíaca de Braunwald: un libro de texto de medicina cardiovascular. XI edición. Filadelfia, PA: Elsevier; 2019: cap 75.

