Necrólise epidérmica tóxica: que é, síntomas e como se fai o tratamento
Contido
A necrólise epidérmica sistémica, ou NET, é unha enfermidade rara da pel caracterizada pola presenza de lesións en todo o corpo que poden provocar unha descamación permanente da pel. Esta enfermidade é causada principalmente polo uso de medicamentos como o alopurinol e a carbamazepina, pero tamén pode ser o resultado de infeccións bacterianas ou virais, por exemplo.
A NET é dolorosa e pode ser mortal ata nun 30% dos casos, polo que en canto aparecen os primeiros síntomas é importante consultar a un dermatólogo para confirmar o diagnóstico e comezar o tratamento.
O tratamento realízase na Unidade de Coidados Intensivos e faise principalmente coa suspensión da medicación que causa a enfermidade. Ademais, debido á exposición da pel e da mucosa, tómanse medidas preventivas para evitar infeccións hospitalarias, que poden comprometer aínda máis o estado clínico do paciente.

Síntomas de NET
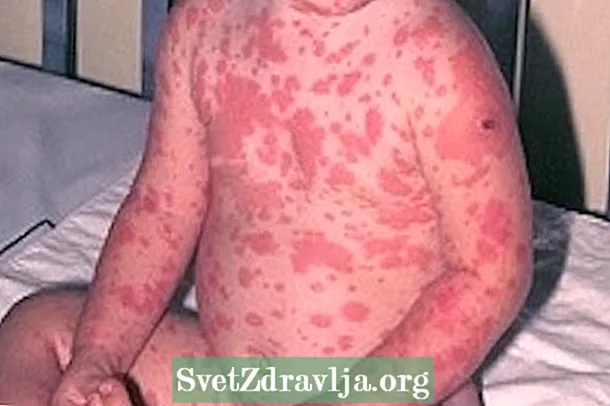
O síntoma máis característico da necrólise epidérmica tóxica é o dano da pel en máis do 30% do corpo que pode sangrar e segregar fluídos, favorecendo a deshidratación e as infeccións.
Os principais síntomas son similares á gripe, por exemplo:
- Malestar;
- Febre alta;
- Tose;
- Dores musculares e articulares.
Non obstante, estes síntomas desaparecen despois de 2-3 días e seguen por:
- Erupcións cutáneas, que poden sangrar e ser dolorosas;
- Áreas de necrose ao redor das lesións;
- Peeling da pel;
- Burbullas;
- Alteración do sistema dixestivo debido á presenza de lesións na mucosa;
- Aparición de úlceras na boca, garganta e ano, con menos frecuencia;
- Inchazo dos ollos.
As lesións por necrólise epidérmica tóxica prodúcense en case todo o corpo, a diferenza do síndrome de Stevens-Johnson, que a pesar de ter as mesmas manifestacións clínicas, diagnóstico e tratamento, as lesións están máis concentradas no tronco, a cara e o peito. Máis información sobre o síndrome de Stevens-Johnson.
Principais causas
A necrólise epidérmica tóxica é causada principalmente por medicamentos, como o alopurinol, a sulfonamida, os anticonvulsivos ou os antiepilépticos, como a carbamazepina, a fenitoína e o fenobarbital, por exemplo. Ademais, as persoas que teñen enfermidades autoinmunes, como o lupus eritematoso sistémico, ou teñen un sistema inmunitario comprometido, como a sida, teñen máis probabilidades de ter as lesións cutáneas características da necrólise.
Ademais de estar causadas por medicamentos, as lesións cutáneas poden ocorrer debido a infeccións por virus, fungos, protozoos ou bacterias e a presenza de tumores. Esta enfermidade tamén pode estar influenciada pola vellez e por factores xenéticos.

Como se fai o tratamento
O tratamento da necrólise epidérmica tóxica faise nunha Unidade de Coidados Intensivos para queimaduras e consiste na eliminación da medicación que está a empregar o paciente, xa que normalmente a NET é o resultado de reaccións adversas a certos medicamentos.
Ademais, a substitución de líquidos e electrólitos perdidos por extensas lesións cutáneas faise inxectando soro na vea. Unha enfermeira tamén realiza o coidado diario das lesións para evitar infeccións da pel ou xeneralizadas, que poden ser bastante graves e comprometer aínda máis a saúde do paciente.
Cando as lesións chegan á mucosa, a alimentación pode facerse difícil para a persoa e, polo tanto, a comida é administrada por vía intravenosa ata que se recuperan as membranas mucosas.
Para reducir o malestar causado polas lesións, tamén se poden usar compresas de auga fría ou o uso de cremas neutras para favorecer a hidratación da pel. Ademais, o médico tamén pode recomendar o uso de anti-alérxenos, corticosteroides ou antibióticos, por exemplo, se o NET é causado por bacterias ou se o paciente adquiriu unha infección como consecuencia da enfermidade e pode empeorar o estado clínico. .
Como se fai o diagnóstico
O diagnóstico faise principalmente en función das características das lesións. Non hai ningunha proba de laboratorio que poida indicar que medicamento é o responsable da enfermidade e as probas de estímulo non están indicadas neste caso, xa que pode empeorar a enfermidade. Así, é importante que a persoa informe ao médico se ten algunha enfermidade ou se usa algún medicamento, para que o médico poida confirmar o diagnóstico da enfermidade e identificar o axente causante.
Ademais, para confirmar o diagnóstico, o doutor adoita solicitar unha biopsia cutánea, ademais dunha hemograma completa, probas microbiolóxicas de sangue, ouriños e secreción de feridas, para comprobar se hai infección e a dosificación dalgúns factores responsables do sistema inmunitario. resposta.

